Etwa 27 Prozent aller Sportverletzungen in Deutschland sind Verletzungen am Sprunggelenk (Statista, 2020). Davon sind etwa 15 bis 20 Prozent Bänderrisse, wobei 85 Prozent den lateralen Bandapparat betreffen (Fong, 2007; Hertel, 2002; Rammelt, 2003).
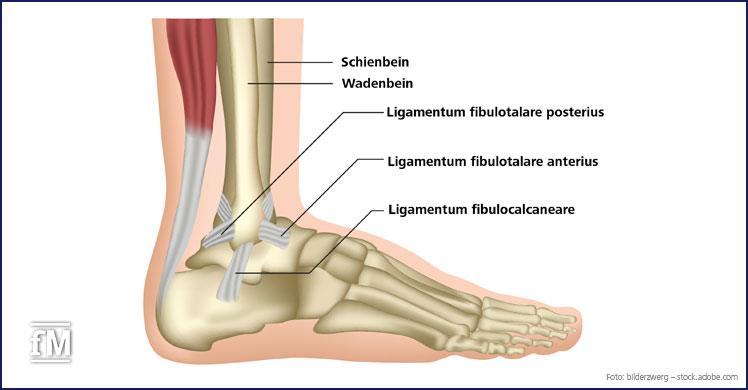
LFTA, LFC & LFTP
Das LFTA (Ligamentum fibulotalare anterius) ist in 65 Prozent der Fälle betroffen und bei 20 Prozent dieser Patienten kommt es zu einer Begleitverletzung des Ligamentum fibulocalcaneare, kurz LFC. Deutlich seltener betroffen ist hingegen das Ligamentum fibulotalare posterius, LFTP (Fong, 2007; Hertel, 2002; Rammelt, 2003).
Solche Verletzungen heilen nicht zwangsläufig problemlos aus. Laut Arnold (2004) kommt es bei 73 Prozent der Patienten zu einem Rezidiv und in 10 bis 30 Prozent der Fälle zu einer chronischen, d. h. länger als drei Monate andauernden Instabilität des Sprunggelenks.
Chronische Schmerzen & Gelenkinstabilitäten
Eine frühere, ähnliche Verletzung und die damit einhergehende Störung der sensomotorischen Kontrolle erhöhen sogar das Risiko für weitere Verletzungen, chronische Schmerzen und persistierende Gelenkinstabilitäten (Zech, 2012).
Dieses Risiko kann mittels Balancetraining um 36 Prozent und mithilfe eines kombinierten Programms aus Kraft- und Balancetraining, das durch Sprung- und Agilitätsübungen ergänzt wird, um bis zu 50 Prozent reduziert werden (Zech, 2012).
Es geht auch ohne Operation
Eine OP ist nur bei chronischen Bandinstabilitäten oder bei schweren Bandläsionen, wie beispielsweise einer Verletzung aller Außenbänder des Sprunggelenks oder einer Syndesmoseverletzung, notwendig. Diese Verletzungsbilder profitieren von einer zumindest kurzzeitigen Ruhigstellung, um eine Weichteiladaption in der Entzündungs- und Proliferationsphase sicherzustellen.
FOLGEN Sie uns bei LinkedIn, Facebook, Instagram & Twitter
und verpassen Sie keine Fitness-NEWS mehr!
Die konservative Versorgung der Verletzung erreicht vergleichbare Ergebnisse und ist zudem schneller. Darüber hinaus ist die frühfunktionelle Behandlung des verletzten Gelenks einer längeren Immobilisation überlegen (Povacz, 1998; Shrier, 1995; Breitenseher, 2007; Fong, 2009; Kerkhoffs, 2002; Rammelt, 2003).
Daraus lassen sich folgende Ziele für das rehabilitative Training ableiten:
- die Wiederherstellung der Leistungsfähigkeit für Beruf, Alltag und Sport
- die Prävention einer Retraumatisierung
- die Verhinderung einer chronischen Instabilität
Hintermann (1999) empfiehlt hierzu die Unterstützung der Bindegewebsheilung in der Frühphase und einen Ausgleich der motorischen Defizite der Betroffenen. Laut Lynch (1999) lässt sich dadurch, in Abhängigkeit zur Schwere der Verletzung, eine Rückkehr zu alter Leistungsfähigkeit des Gelenks innerhalb von vier bis acht Wochen erreichen. Entsprechend länger dauert der Rehabilitationsprozess bei größeren Schäden.

Sensomotorik, NMT und Kräftigung
Sensomotorisches sowie neuromuskuläres Training (NMT) kann in diesem Kontext einen wertvollen Beitrag leisten, da eine reduzierte sensomotorische Kontrolle des betroffenen Muskel-Gelenk-Systems mit einem zwei- bis fünffach erhöhten Rezidivrisiko in Verbindung gebracht wird (Steffen, 2010).
Dass NMT in der Lage ist, das Risiko einer erneuten Verletzung zu reduzieren, gilt als unbestritten (Vriend et al., 2016). In systematischen Reviews wurde die Senkung des Rezidivrisikos durch NMT mit 60 bis 85 Prozent beziffert (Zech, 2009; Verhagen, 2010).
Motorische Reaktion verbessern
Risberg et al. (2001) verstehen sensomotorisches Training als Training, das die unbewusste motorische Reaktion sowohl auf afferente Signale als auch auf diverse zentralnervöse Mechanismen verbessert und dadurch die dynamische Kontrolle von Gelenken erhöht.
Diemer und Sutor (2007) empfehlen unter anderem, sämtliche umliegenden Muskeln im Sprunggelenk zu kräftigen und hier besonders die exzentrische Kraft der Inversoren zu fördern.
Trainingsgestaltung
Für Trainingsprogramme empfiehlt sich daher ein gemischtes Training, bestehend aus Übungen zur Verbesserung von Kraft, Balance (Sensomotorik) und der plyometrischen Fähigkeiten. Dieses sollte an mehr als zwei Tagen pro Woche jeweils länger als zehn Minuten pro Einheit und über mindestens drei Monate durchgeführt werden.
Zudem dürfen in der Spätphase Hüpfer und Sprünge nicht fehlen (Zech et al., 2010). Für Gleichgewichts- und Koordinationsübungen sollten Beanspruchungssituationen gefunden werden, die im Alltag und Sport ähnlich vorkommen können. Als weniger geeignet – zumindest nach Ende der Frühphase – gilt laut Diemer und Sutor (2007) das Stehen auf instabilen Untergründen, da diese Belastungen in der Regel eine geringere Übertragbarkeit auf Alltag und Sport aufweisen.
Übungen in Plantarflexion
Zur Verbesserung der Gelenksicherung sollte zunächst die koordinative Stabilität in der Neutralstellung des Fußes oder in Dorsalextension trainiert werden. Später sollten Übungen in Plantarflexion und in Positionen mit unvollständigem Bodenkontakt wie beispielsweise Zehen- und Fersenstand hinzukommen, um die Beanspruchung zu erhöhen.
Verringerung des Rezidivrisikos
Inversionstraumen ereignen sich schließlich bevorzugt in ebendiesen Plantarflexionsstellungen, weshalb diese zur Verringerung des Rezidivrisikos im fortgeschrittenen Verlauf spezifisch geübt werden sollten. Die Progression der koordinativen Anforderungen erfolgt über die veränderte Ausgangsstellung (reduzierte Unterstützungsfläche), die Beschaffenheit des Untergrunds (fest, labil, instabil) und den Einsatz sonstiger Störfaktoren (Zusatz- und Mehrfachaufgaben).
Proliferations- & Remodellierungsphase
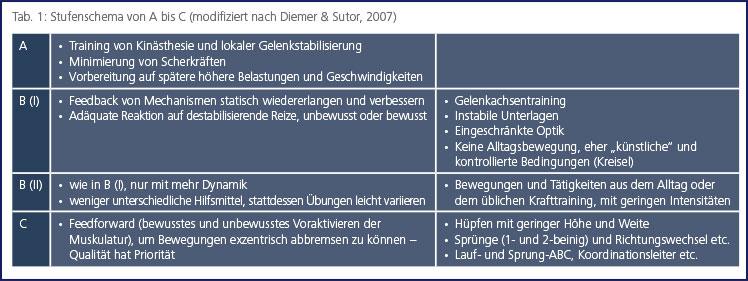
Diemer und Sutor (2007) empfehlen nach durchlaufener Entzündungsphase für die praktische Arbeit ein vierstufiges Vorgehen (vgl. Tab. 1). Die Stufe A und B(I) sind Teil der Proliferationsphase, während in der Remodellierungsphase die Stufen B (II) und C angezeigt sind.
Mit einem sinnvoll aufgebauten Trainingsprogramm kann das verletzte Sprunggelenk deutlich stabilisiert werden. Damit sind chronische Instabilitäten und erneute Verletzungen gut zu vermeiden.
Praktische Anwendung
Ein Qualitätsverlust in der Bewegungsausführung und damit eine inadäquate Voraktivierung der gelenksichernden Muskulatur würde das Auftreten von Mikro- und Makroverletzungen begünstigen.
Deshalb gilt es, eine aktive Stabilitätskontrolle zu gewährleisten. Diese lässt sich an einer guten Fußkontrolle sowie einer Beinachsen- und Rumpfstabilität erkennen. Außerdem weist eine kurze Regulationszeit nach einem etwaigen Verlust der korrekten Stellung darauf hin.
Die nachfolgend vorgestellten Übungsbeispiele sollten möglichst barfuß ausgeführt werden. Begonnen wird immer mit beiden Füßen. Erst im Anschluss daran sollte man zur einbeinigen Ausführung übergehen. Darüber hinaus ist auf einen regelmäßigen Wechsel der Bewegungsrichtungen zu achten.
Balanceübung „Baum im Wind“ (A, B [I], B [II])
Im aufrechten Stand bleiben die Fußsohlen in Kontakt mit dem Boden. Der Oberkörper, die Hüften und die Kniegelenke bleiben fixiert, ohne zu verkrampfen. Nun erfolgt eine langsame Bewegung im Sprunggelenk, durch die der Körperschwerpunkt verlagert wird.
Auf diese Weise schwankt man vor- und zurück sowie später hin und her und auch in kleinen kontrollierten Kreisen in beide Richtungen. Hierbei sollte die Spannung in den Fußsohlen und der beteiligten Muskulatur ganz bewusst wahrgenommen werden.
Therapiekreisel – Fußsensibilisierung (A, B [I], B [II])
Bei dieser Übung sitzt man auf einem Stuhl, während die Füße auf einem Therapiekreisel positioniert werden. Man stellt sich ein Ziffernblatt auf dem Kreisel vor, wobei 12 Uhr an den Zehen, respektive 6 Uhr an den Fersen liegt. Nun kippt man den Kreisel langsam und kontrolliert vor und zurück zwischen 12 und 6 Uhr, dann seitwärts zwischen 3 und 9 Uhr. Dies kann anschließend auch in den diagonalen Richtungen, wie z. B. 7.30 und 1.30 Uhr, ausgeführt werden. Anschließend „zeichnet“ man mit dem Kreiselrand das Ziffernblatt am Boden nach, indem dieser mit beiden Füßen über den Boden geschoben wird.
„Zahlenhüpfer“ (C)
Hierzu wird eine rutschsichere Unterlage mit Zahlen in Form eines Drei- oder Vierecks (z. B. 1–3 oder 1–4) beschriftet. Diese Zahlen sollen nun in einer vorher festgelegten Reihenfolge oder auf Zuruf durch Hüpfen nacheinander erreicht werden. Dies sollte zuerst beidbeinig und mit zunehmender Sicherheit auch einbeinig erfolgen. Dabei ist zu Beginn auf eine geringe Sprunghöhe und -weite sowie eine niedrige Geschwindigkeit zu achten. Sobald die Bewegungskontrolle gewährleistet ist, kann die Geschwindigkeit allmählich erhöht sowie die Bodenkontaktzeit verkürzt werden.
Fazit
Gut geschulte Trainer sind in der Lage, ihren Kunden mit Außenbandverletzungen das passende individuelle Übungskonzept anzubieten und so echte Hilfe im Gesundungsprozess anzubieten. Damit wird die Leistungsfähigkeit für Beruf, Alltag und Sport schnell wiederhergestellt, einer Retraumatisierung vorgebeugt sowie eine chronische Instabilität im Gelenk verhindert.

Über den Autor
Ronny Moriabadi ist u. a. Dozent, Autor und Tutort an der Deutschen Hochschule für Prävention und Gesundheitsmanagement (DHfPG) und der BSA-Akademie. Als sportliche Leitung eines ambulanten Rehazentrums sammelte er umfangreiche Erfahrung. Eine gute Umsetzbarkeit und ein hoher Praxisbezug sind ihm immer ein Anliegen, wenn es um Anwendungslösungen für Kunden geht.
Auszug aus der Literaturliste
Schiftan, G. S., Ross, L. A. & Hahne, A. J. (2015). The Effectiveness of Proprioceptive Training in Preventing Ankle Sprains in Sporting Populations: A Systematic Review and Meta-Analysis. Journal of Science and Medicine in Sport, 18 (3), 238–244.
Liener, U. C. (2018). Distorsion des oberen Sprunggelenkes: Vermeintlich leichte Verletzung. Trauma und Berufskrankheit, 20 (3), 153–156.
Vriend, I., Gouttebarge, V., van Mechelen, W. & Verhagen, E. A. L. M. (2016). Neuromuscular Training Is Effective to Prevent Ankle Sprains in a Sporting Population: A Meta-Analysis Translating Evidence into Optimal Prevention Strategies. Journal of ISAKOS: Joint Disorders & Orthopaedic Sports Medicine, 1 (4), 202–213.
Für eine vollständige Literaturliste kontaktieren Sie bitte marketing@dhfpg-bsa.de.







